Перейти к:
Сосудистая ретинальная патология у женщин после преэклампсии и при ее сочетании с хронической артериальной гипертензией
https://doi.org/10.34215/1609-1175-2022-3-42-46
Аннотация
Цель. Изучить частоту и структуру сосудистой ретинальной патологии у женщин после преэклампсии и при ее сочетании с хронической артериальной гипертензией (АГ).
Материалы и методы. Методом сплошной выборки было исследована 231 история болезни женщин с различными вариантами течения беременности. В первую основную группу включены женщины (n = 47), у которых диагностирована преэклампсия на фоне хронической АГ. Вторую основную группу составили пациентки (n = 48) с преэклампсией в период беременности. В первую группу сравнения включены женщины, у которых беременность сопровождалась наличием гестационной АГ. Вторая группа сравнения представлена женщинами с отеками с протеинурией во время беременности, но без АГ. Контрольную группу представляли женщины (n = 50) с физиологической беременностью. Период после родов составлял от 6 до 12 лет.
Результаты. Развитие сосудистой ретинальной патологии за период, прошедший после родов, произошло у 28 женщин общей совокупности (12%). В структуре сосудистой ретинальной патологии преобладали окклюзии ретинальных вен (19 женщин, 19 глаз). У 8 пациенток (8 глаз) была выявлена пролиферативная ретинопатия. В одном случае сформировалась окклюзия центральной артерии сетчатки.
Заключение. Частота сосудистой ретинальной патологии в 1-й и 2-й основной группе составила 21 и 25% соответственно, что оказалось статистически значимо выше показателей контрольной группы, 1-й и 2-й группы сравнения (4, 4, 6% соответственно, p < 0,01). Более высокая, статистически значимая частота формирования сосудистой ретинальной патологии в 1-й и 2-й основной группе объективно свидетельствовала о приоритетной роли преэклампсии и преэклампсии на фоне хронической АГ в формировании сосудистой ретинальной патологии.
Ключевые слова
Для цитирования:
Сорокин Е.Л., Коленко О.В., Филь А.А. Сосудистая ретинальная патология у женщин после преэклампсии и при ее сочетании с хронической артериальной гипертензией. Тихоокеанский медицинский журнал. 2022;(3):42-46. https://doi.org/10.34215/1609-1175-2022-3-42-46
For citation:
Sorokin E.L., Kolenko O.V., Fil A.A. Vascular retinal pathology in women with preeclampsia and its combination with chronic arterial hypertension. Pacific Medical Journal. 2022;(3):42-46. (In Russ.) https://doi.org/10.34215/1609-1175-2022-3-42-46
Одним из существенных факторов риска формирования сосудистой ретинальной патологии и острых сосудистых катастроф у женщин является ранее перенесенная беременность, осложненная преэклампсией. Ее частота в общей популяции беременных достигает 10% [1][2].
Полиорганные расстройства, формирующиеся при преэклампсии, развиваются вследствие системной эндотелиальной дисфункции (ЭД), которая проявляется ангиоспазмом на фоне чрезмерной выработки эндотелина-1, ведет к снижению тканевой перфузии и гипоксии. Патологические проявления ЭД после перенесенной преэклампсии сохраняются в течение многих лет, представляют основную причину развития сосудистой ретинальной патологии [3-6].
В ходе масштабного когортного исследования (более 1 млн женщин, родивших в медицинских учреждениях Канады в период с 1989 по 2013 год) выяснилось, что перенесенная преэклампсия является фактором риска материнской патологии сетчатки в отдаленные сроки постродового периода [7]. Однако вопрос о значении хронической артериальной гипертензии (АГ) в формировании сосудистой ретинальной патологии в отдаленном постродовом периоде остается невыясненным.
Цель настоящей работы состояла в изучении структуры сосудистой ретинальной патологии у женщин после преэклампсии и при ее сочетании с хронической АГ.
Материалы и методы
Методом сплошной выборки была отобрана 231 история болезни женщин с различными вариантами течения беременности. Использовались данные архивного материала – истории болезни пациенток КГБУЗ «Перинатальный центр» министерства здравоохранения Хабаровского края за период с 2006 по 2012 г. Исследование проводилось в соответствии с принципами Хельсинкской декларации Всемирной медицинской ассоциации (WMA Declaration of Helsinki – Ethical Principles for Medical Research Involving Human Subjects, 2013). Перед выполнением исследования у всех пациентов получено письменное информированное согласие.
Критериями исключения явились наличие системной эндокринной, аутоиммунной, ревматической патологии до беременности, вредные привычки.
Ретроспективно, используя информацию, имеющуюся в историях болезни, с использованием МКБ-10 были сформированы следующие группы пациенток.
Две основные группы включали женщин, перенесших преэклампсию. В первую основную группу (Код МКБ-10 – O11) включены женщины (n = 47), у которых диагностирована преэклампсия на фоне хронической АГ. Критерии включения: повышенные значения артериального давления (АД) до беременности, наличие значимой протеинурии (более 0,3 г/л). В период беременности их возраст варьировал от 20 до 41 года (в среднем 29 ± 6,2 года). При этом у 33 женщин это была первая беременность, у 14 – повторная. Сроки после родов варьировали от 6 до 11 лет. Уровень АД во время беременности составлял от 145/95 до 200/110 мм рт. ст. Уровень суточной протеинурии не превышал 0,8–2,3 г/л. Родоразрешение через естественные родовые пути проводилось у 37 женщин, операция кесарева сечения была проведена 10 женщинам.
Вторую основную группу составили женщины (n = 48) с преэклампсией (МКБ-10 – O14), которая возникала на 20–27-й неделе беременности. Возраст женщин в период беременности варьировал от 21 года до 34 лет (в среднем 28 ± 4 года). Первая беременность наблюдалась у 35 женщин, повторная – у 13. Уровень АД в период беременности варьировал 145/95–200/115 мм рт. ст. Показатели общего белка в суточной моче – от 1,2 до 5,4 г/л. Умеренная степень преэклампсии имела место у 32 женщин, ее тяжелая степень – у 16.
В первую группу сравнения были включены женщины, у которых беременность сопровождалась наличием гестационной АГ (МКБ-10 – О13). Критерии включения: наличие повышенных значений АД после 20-й недели беременности. В данную группу вошли 50 женщин, возраст которых в период беременности варьировал от 18 до 38 лет (в среднем 28 ± 5,3 года). Из них 30 первородящих и 20 женщин с повторной беременностью. Уровень АД находился в пределах 140/80–160/100 мм рт. ст.
Вторая группа сравнения была представлена женщинами, у которых беременность сопровождалась отеками с протеинурией, но без АГ (МКБ-10 – О12.2). Критерии включения: отеки нижних конечностей, появляющиеся во второй половине дня, уровень АД – не более 120/80 мм рт. ст., показатель общего белка в суточной моче – 0,3–0,5 г/л. Возраст женщин данной группы в период беременности варьировал от 19 до 39 лет (в среднем 29 ± 6,2 года). Из их числа 25 были первородящими, у 11 беременность была повторной.
В контрольную группу (n = 50) включены женщины с физиологической беременностью (МКБ-10 – Z34). Критерии включения: физиологическое течение беременности, отсутствие подъема АД, протеинурии, отеков. Возраст женщин в период беременности варьировал от 18 до 37 лет (в среднем 28,5 ± 5,8 года). У 29 женщин беременность была первой, у 21 – повторной. У всех женщин данной группы родоразрешение проводили через естественные родовые пути.
Сроки после родов составляли от 6 до 12 лет. На момент проведения данного исследования возраст женщин общей совокупности варьировал от 28 до 51 года, составив в среднем 39 ± 6,2 года.
Спустя указанные сроки пациентки всех групп были приглашены для выполнения офтальмологического осмотра. Он включал стандартное офтальмологическое обследование с целью возможного выявления сосудистой ретинальной патологии. При необходимости выполнялись дополнительные методы исследования – оптическая когерентная томография (ОКТ) с помощью прибора CIRRUS HD OCT, Carl Zeiss, Германия и ОКТ в режиме ангиографии (ангио-ОКТ) с помощью RTVue XR Avanti, Optovue, США.
Статистическая обработка показателей между группами выполнена с помощью программы IBM SPSS Statistics 20. Данные представлены в виде M ± σ, где M – среднее, σ – стандартное отклонение. Сравнение групп выполнялось с использованием точного двустороннего критерия Фишера с поправкой Бонферрони. Критический уровень значимости равен 0,01.
Результаты исследования
Результаты исследования представлены в табл. 1. Развитие сосудистой ретинальной патологии за период, прошедший после родов, произошло у 28 женщин общей совокупности (12%). Их возраст на момент осмотра варьировал от 29 до 46 лет.
Таблица 1
Сравнительная характеристика частоты и нозологической структуры сосудистой ретинальной патологии в исследуемых группах, возникшей после беременности и родов
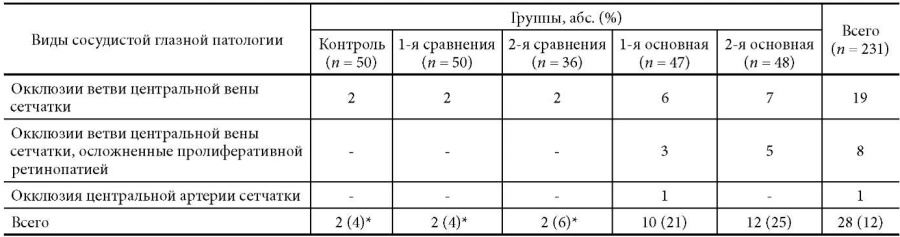
Примечание: * Статистически значимые отличия от 1-й и 2-й основных групп (p < 0,05).
В структуре сосудистой ретинальной патологии преобладали окклюзии ретинальных вен (19 женщин, 19 глаз). У 15 человек они были представлены поражением височных ветвей центральной вены сетчатки с диффузным макулярным отеком. Офтальмоскопически выявлялась различная степень выраженности геморрагических явлений, «ватообразные» фокусы по ходу пораженной сосудистой ветви. По данным оптической когерентной томографии (ОКТ) определялся фокальный или диффузный макулярный отек с увеличением объема макулы до 10,8–11,2 мм3. В 10 случаях выявлены признаки, указывающие на наличие ишемического типа окклюзии. По данным ангио-ОКТ определялись обширные зоны ретинальной неперфузии.
У 8 пациенток (8 глаз) была выявлена пролиферативная ретинопатия, проявлявшаяся у 4 пациенток рецидивирующими гемофтальмами на фоне исходно высокой остроты зрения (0,6–0,8). Офтальмоскопически в данных глазах были выявлены зоны ретинальной неоваскуляризации, локализовавшиеся в области экватора. Они сочетались с участками глиоза и зонами локальной тракционной отслойки сетчатки (рис. 1). Приведем клинический пример.
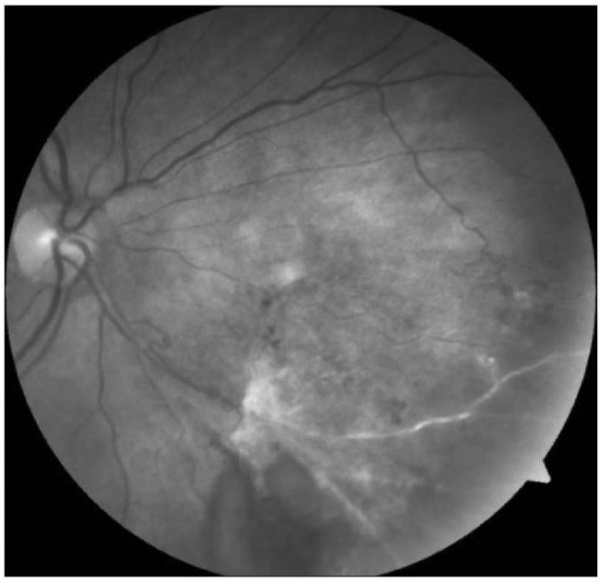
Рис. 1. Фотография глазного дна правого глаза пациентки К.
Окклюзия нижневисочной ветви ЦВС, осложненная пролиферативной ретинопатией. Облитерация нижневисочной ветви ЦВС, по ее ходу – массивный глиоз, ретинальная неоваскуляризация, преретинальные геморрагии.
Пациентка В., 47 лет. В анамнезе перенесенная преэклампсии 8 лет назад. Пациентка отмечает, что спустя указанный срок после родов внезапно произошло выраженное снижение зрения на левом глазу. Было выявлено наличие окклюзии верхне-височной ветви центральной артерии сетчатки (ЦАС) левого глаза. Зрительные функции левого глаза резко снизились и остались на прежнем низком уровне (максимальная корригированная острота зрения – 0,005 н/к). Офтальмоскопически в зоне фовеа и по ходу пораженной ветви ЦАС определялся ишемический отек. На ОКТ визуализировалась зона дезорганизации сетчатки с потерей структурности слоев (ишемический некроз) (рис. 2).
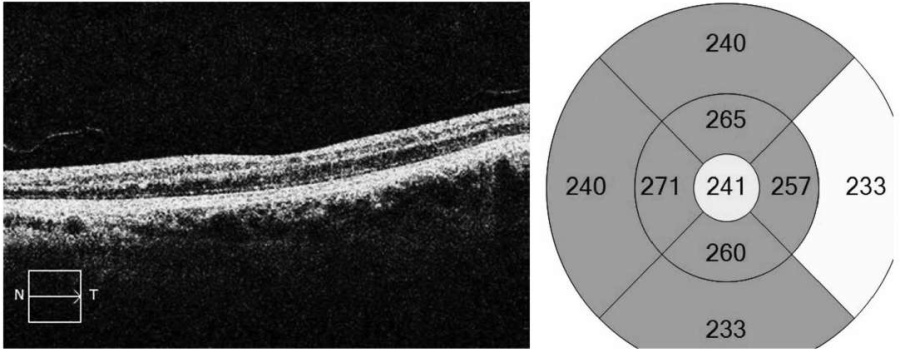
Рис. 2. Оптическая когерентная томография макулярной области левого глаза пациентки Л. Дезорганизация сетчатки в макулярной области с потерей структурности слоев.
Формирование сосудистой ретинальной патологии у 19 из 28 женщин общей совокупности произошло в возрасте старше 38–40 лет (68%). При сравнительном анализе частоты сосудистой ретинальной патологии в 1-й и 2-й основной группе оказалось, что в них она максимально высокая – 21% (10 женщин) и 25% (12 женщин) соответственно. В 1-й основной группе она была представлена шестью окклюзиями ретинальных вен, тремя случаями пролиферативной ретинопатии и одним случаем окклюзии ЦАС.
Во 2-й основной группе у 7 женщин диагностирована окклюзия ретинальных вен (7 глаз), у 5 – обнаружена пролиферативная ретинопатия (5 глаз). Выявлена статистически значимая разница частоты формирования сосудистой ретинальной патологии в 1-й и 2-й основной группе относительно 1-й и 2-й группы сравнения и контроля (21%, 25% и 4%, 6%, 4% соответственно, p < 0,05).
Сроки формирования сосудистой ретинальной патологии после перенесенной беременности и родов в общей совокупности исследуемых групп варьировали от 3 до 11 лет, составив в среднем 7,4 ± 2,2 года. У 4 женщин они не превышали 5 лет, у 12 – от 5 до 8 лет, у 12 – свыше 8 лет (табл. 2).
Таблица 2
Сравнительная частота и сроки формирования сосудистой ретинальной патологии после беременности в исследуемых группах
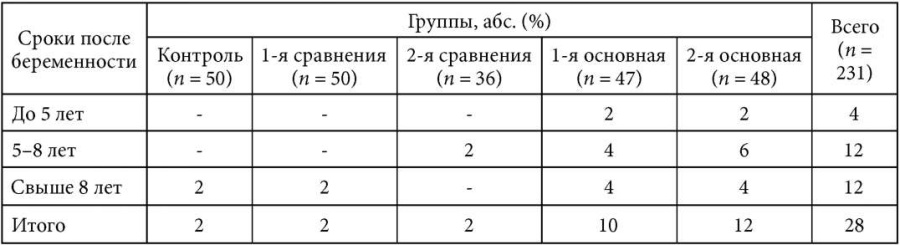
В группах с преэклампсией на фоне хронической АГ и преэклампсией (1-я и 2-я основная группа) наиболее часто сосудистая ретинальная патология развивалась в сроки от 5 лет и более после родов (18 пациенток, 64%).
Особенности клинического течения сосудистой ретинальной патологии зависят от сроков ее формирования в постродовом периоде. В частности, окклюзии ретинальных вен, развившиеся в сроки до 5 лет после перенесенной осложненной беременности (4 пациентки), имели благоприятный прогноз с сохранением капиллярной перфузии сетчатки по данным ангио-ОКТ. У 15 женщин ретинальные окклюзии выявлены в поздние сроки (свыше 5 лет после родов) и сопровождались обширными зонами капиллярной дисфункции и расширением аваскулярной зоны. В этот период отмечались случаи пролиферативной ретинопатии, которая сопровождалась частыми рецидивами гемофтальмов. Так, в трех глазах произошло два случая рецидива гемофтальма, в двух глазах – от 3 и более рецидивов гемофтальма. Они имели частичный характер и рассасывались самостоятельно в течение 1–1,5 месяца.
Обсуждение полученных данных
Преэклампсия и ее сочетание с хронической АГ являются значимым фактором риска формирования сосудистой ретинальной патологии в отдаленном постродовом периоде [8-13]. Эти состояния связаны с формирующейся ЭД, которая запускает каскад патологических иммунобиохимических процессов. Морфологические изменения эндотелиальной выстилки сосудов ведут к хроническим реологическим нарушениям. Все это создает риск развития сосудистых заболеваний в различных органах, в том числе и в ретинальных сосудах [14][15]. Преэклампсия и ее сочетание с хронической АГ являются факторами, инициирующими системное поражение сосудистого русла, в первую очередь на микроциркуляторном уровне. Однако длительное субклиническое течение генерализованной васкулопатии после родоразрешения может привести к манифестации острой и хронической сосудистой патологии, в том числе глаза, в отдаленном постродовом периоде [3].
Заключение
Частота сосудистой ретинальной патологии в 1-й и 2-й основной группе составила 21 и 25% соответственно, что оказалось статистически значимо выше показателей контрольной группы, 1-й и 2-й группы сравнения (4, 4, 6% соответственно, p < 0,01). Более высокая, статистически значимая частота формирования сосудистой ретинальной патологии в 1-й и 2-й основной группе объективно свидетельствовала о приоритетной роли преэклампсии и преэклампсии на фоне хронической АГ в формировании сосудистой ретинальной патологии.
Конфликт интересов: авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Источник финансирования: авторы заявляют о финансировании проведенного исследования из собственных средств.
Участие авторов:
Концепция и дизайн исследования – КОВ, СЕЛ
Сбор и обработка материала – КОВ, ФАА
Статистическая обработка – ФАА
Написание текста – КОВ, СЕЛ, ФАА
Редактирование – СЕЛ
Список литературы
1. Саркисова Е.И., Орлов А.В. Способы прогнозирования тяжелых форм преэклампсии на ранних сроках беременности. Медицинский вестник юга России. 2013;(4):21–5.
2. Lambert G, Brichant JF, Hartstein G, Bonhomme V, Dewandre PY. Preeclampsia: an update. Acta anaesthesiologica Belgica. 2014;65(4):137–49.
3. Сергеева О.Н., Чеснокова Н.П., Понукалина Е.В., Рогожина И.Е., Глухова Т.Н. Патогенетическая взаимосвязь эндотелиальной дисфункции и нарушений коагуляционного потенциала крови при беременности, осложненной развитием преэклампсии. Вестник Российской академии медицинских наук. 2015;70(5):599–603. doi: 10.15690/vramn.v70.i5.1448
4. Сухих Г.Т., Вихляева Е.М., Ванько Л.В., Ходжаева З.С., Шуршалина А.В., Холин А.М. Эндотелиальная дисфункция в генезе перинатальной патологии. Акушерство и гинекология. 2008;(5):3–7.
5. Chambers JC, Fusi L, Malik IS, Haskard DO, Swiet MDe, Kooner JS. Association of maternal endothelial dysfunction with preeclampsia. JAMA. 2001;285(12):1607–12. doi: 10.1001/jama.285.12.1607
6. Sattar N, Ramsay J, Crawford L, Cheyne H, Greer I. Classic and novel risk factor parameters in women with a history of preeclampsia. Hypertension: Journal of the American Heart Association. 2003;42(1):39–42. doi: 10.1161/01.HYP.0000074428.11168.EE
7. Auger N, Fraser WD, Paradis G, Healy-Profitos J, Hsieh A, Rheaume MA. Preeclampsia and long-term risk of maternal retinal disorders. Obstet Gynecol. 2017;129(1):42–9. doi: 10.1097/aog.0000000000001758
8. American College of Obstetricians and Gynecologists. ACOG Practice Bulletin No. 125: Chronic hypertension in pregnancy. Obstet Gynecol. 2012;119(2 Pt 1):396−407. doi: 10.1097/AOG.0b013e318249ff06
9. Вдовиченко Ю.П. Мочалова Л.Н. Влияние осложнений беременности на изменения органа зрения. Репродуктивное здоровье. Восточная Европа. 2013;(5):67–71.
10. Коленко О.В., Сорокин Е.Л., Ходжаев Н.С., Помыткина Н.В., Чижова Г.В., Филь А.А., Пашенцев Я.Е. Предикторы формирования сосудистой ретинальной патологии у женщин после преэклампсии. РМЖ. Клиническая офтальмология. 2019;19(4):189–94. doi: 10.32364/2311-7729-2019-19-4-189-194
11. Коленко О.В., Сорокин Е.Л., Ходжаев Н.С., Чижова Г.В., Филь А.А., Помыткина Н.В., Пашенцев Я.Е. Состояние показателе ангио-ОКТ макулярной зоны у беременных женщин с преэклампсией во взаимосвязи с содержанием фактора эндотелиальной дисфункции, их значение для прогнозирования сосудистой ретинальной патологии в постродовом периоде. Офтальмохирургия. 2019;(3):63– 71. doi: 10.25276/0235-4160-2019-3-63-71
12. Charlton F, Tooher J, Rye K-A, Hennessy A. Cardiovascular risk, lipids and pregnancy: preeclampsia and the risk of later life cardiovascular disease. Heart, Lung and Circulation. 2014;23(3):203–12. doi: 10.1016/j.hlc.2013.10.087
13. Drost JT, van der Schouw YT, Ottervanger JP, van Eyck J, de Boer M-J, Maas AHEM. Electrocardiographic parameters in women ten years post early preeclampsia. Maturitas. 2012;73(2):148–51. doi: 10.1016/j.maturitas.2012.06.006
14. Волкова Е.В., Рунихина Н.К., Винокурова И.Н. Преэклампсия как фактор риска возникновения сердечно-сосудистых заболеваний у женщин. Вестник Российского государственного медицинского университета. 2011;1:25–30.
15. Сухих Г.Т., Вихляева Е.М., Холин А.М. Преэклампсия в акушерском анамнезе – фактор последующего материнского сердечно-сосудистого риска. Терапевтический архив. 2009;81(10):5–9.
Об авторах
Е. Л. СорокинРоссия
680033, г. Хабаровск, ул. Тихоокеанская, 211
О. В. Коленко
Россия
доктор медицинских наук, директор Хабаровского филиала, 680033, г. Хабаровск, ул. Тихоокеанская, 211;
заведующий кафедрой офтальмологии, 680000, г. Хабаровск, ул. Краснодарская, 9
А. А. Филь
Россия
680033, г. Хабаровск, ул. Тихоокеанская, 211;
Рецензия
Для цитирования:
Сорокин Е.Л., Коленко О.В., Филь А.А. Сосудистая ретинальная патология у женщин после преэклампсии и при ее сочетании с хронической артериальной гипертензией. Тихоокеанский медицинский журнал. 2022;(3):42-46. https://doi.org/10.34215/1609-1175-2022-3-42-46
For citation:
Sorokin E.L., Kolenko O.V., Fil A.A. Vascular retinal pathology in women with preeclampsia and its combination with chronic arterial hypertension. Pacific Medical Journal. 2022;(3):42-46. (In Russ.) https://doi.org/10.34215/1609-1175-2022-3-42-46





































