Перейти к:
Ультразвуковое исследование в диагностике гинекомастии: опыт клинической практики
https://doi.org/10.34215/1609-1175-2024-3-75-78
Аннотация
Цель: анализ роли ультразвукового исследования в диагностике истинной гинекомастии.
Материалы и методы. В исследование включены 119 мужчин в возрасте от 18 до 74 лет, обратившихся за период с января 2017 по март 2021 года с жалобами на наличие уплотнения в проекции ареолы, и/или боль/дискомфорт в области грудных желез, каждому из которых было выполнено ультразвуковое исследование (УЗИ) грудных желез. У 112 (94,05%) из них по результатам УЗИ выявлены изменения, характерные для гинекомастии. Все пациенты были разделены на 3 возрастные группы: 18–44 года (n = 99), 45–59 лет (n = 15), 60–74 года (n = 5).
Результаты. Из 112 случаев в 97 выявлена истинная гинекомастия и в 15 – псевдогинекомастия. Наибольшая встречаемость истинной гинекомастии приходится на первую возрастную группу, с пиками в 24–26 и 30–32 года. Двусторонняя гинекомастия составила 67%, унилатеральная встречалась в 21,6% случаев слева, 11,4% – справа. Средний диаметр железистого диска статистически не отличался в исследуемых группах (p > 0,05, p = 0,5). Толщина железистого слоя статистически значимо различается и увеличивается с возрастом (р ≤ 0,05). Симптомы истинной гинекомастии встречались в 22 случаях, когда возникали боль и/или дискомфорт в области грудных желез. В 37 случаях отмечалось увеличение размеров грудных желез, в 38 случаях описано сочетание различных симптомов. Подкожная мастэктомия с двух сторон выполнена 21 пациенту. При гистологическом исследовании в 85,7% случаев преобладала фиброзная стадия гинекомастии (n = 18), промежуточная стадия обнаружена в 9,5% случаев (n = 2), и цветущая стадия – в 4,8% (n = 1). Эффективность УЗИ составила: специфичность – 100%, точность – 96,3% и чувствительность – 95,45%.
Заключение. УЗИ является доступным, неинвазивным, безопасным методом диагностики и может быть рекомендовано всем пациентам, обратившимся по поводу патологии грудных желез как основной инструментальный метод подтверждения диагноза.
Ключевые слова
Для цитирования:
Гончаров А.В., Гаврилов Э.Н., Чернинькая Н.А. Ультразвуковое исследование в диагностике гинекомастии: опыт клинической практики. Тихоокеанский медицинский журнал. 2024;(3):75-78. https://doi.org/10.34215/1609-1175-2024-3-75-78
For citation:
Goncharov A.V., Gavrilov E.N., Cherninkaya N.A. Ultrasonography in gynecomastia diagnosis: Clinical experience. Pacific Medical Journal. 2024;(3):75-78. (In Russ.) https://doi.org/10.34215/1609-1175-2024-3-75-78
Гинекомастия – доброкачественное разрастание железистой ткани, часто рассматривается как фактор развития рака грудной железы, который диагностируется примерно в 1% случаев обращения мужчин с соответствующими симптомами [1][2]. Клинически гинекомастии разделяют на истинную и ложную, или псевдогинекомастию. Морфологически выделяют цветущую (флоридную), фиброзную и смешанную (промежуточную) стадии истинной гинекомастии [3–6].
На идиопатическую гинекомастию приходится 25–61% случаев, в результате чего у клиницистов остается мало возможностей для определения причинных факторов развития заболевания. Это является главным аргументом в пользу отказа от тщательного обследования мужчин с пальпируемым доброкачественным увеличением грудной железы [7]. Частота встречаемости других причин: физиологическая гинекомастия – до 20% случаев, лекарственная – до 20%, первичный гипогонадизм – до 8%, цирроз печени – до 8%, опухоли яичек – до 3%, вторичный гипогонадизм – 2%, гипертиреоз – 1,5%. [7–9]. Особняком стоит фактор применения анаболических стероидов, в том числе неосознанный. Как показывают исследования, более половины биологически активных добавок для спортивного питания содержат незаявленные в составе анаболические стероиды [10][11]. Из-за роста числа случаев ожирения количество пациентов с псевдогинекомастией увеличивается, что немаловажно, учитывая разное клиническое значение истинной и ложной гинекомастии [9].
Гинекомастия вызывает у пациентов беспокойство, психосоциальный дискомфорт и страх перед раком груди. Пациенты, как правило, не настроены на длительное обследование, поэтому требуется применение быстрого и эффективного метода, позволяющего с высокой эффективностью установить правильный диагноз в день обращения.
Установленного стандарта в диагностике гинекомастии не существует. Маммография остается здесь основным информативным методом, а диагностическое значение ультрасонографии многими авторами ставится под сомнение [3]. По некоторым данным, чувствительность, специфичность и точность ультра-звукового исследования (УЗИ) превосходят результаты маммографии. УЗИ позволяет надежно выявлять новообразование груди у мужчин и может использоваться для оценки пальпируемых аномалий грудных желез в качестве диагностического инструмента первой линии выбора [12].
Хирургическое лечение гинекомастии является главным методом не только для идиопатической формы, но и в других случаях, когда заболевание вызывает у пациента значительный косметический и психологический стресс [13].
Все эти факторы актуализируют поиск наилучшего алгоритма диагностики гинекомастии.
Целью настоящей работы является анализ роли ультразвукового исследования в диагностике истинной гинекомастии в рутинной клинической практике.
Материалы и методы
Проведен рeтрoспективный aнaлиз клинических случаев 119 мужчин в возрасте 18–74 лет за период с января 2017 по март 2021 года, обратившихся в ООО «Маммoлoгичeский центр» (г. Владивосток) по направлению от профильных специалистов – урологов и эндокринологов. Пациенты предъявляли жалобы на наличие уплотнения в проекции ареолы и/или боль/дискомфорт в области грудных желез. Каждому из них было выполнено УЗИ грудных желез.
Критерии включения пациентов в исследование: направительный диагноз – идиопатическая гинекомастия, наличие жалоб со стороны грудных желез и области ареолы. Все пациенты подписали информированное согласие об участии в научном исследовании.
У подавляющего большинства пациентов по результатам УЗИ выявлены изменения характерные для гинекомастии – 112 (94,05%). У 2 пациентов было обнаружено доброкачественное очаговое образование – липома грудной железы. Из исследуемой группы был исключен 1 (0,85%) пациент со злокачественными изменениями грудной железы и 1 (0,85%) – с неустановленным заключением.
У 3 (4,2%) пациентов при аналогичном обследовании не выявлено изменений, данные пациенты составили контрольную группу.
Все пациенты были разделены на 3 возрастные группы на основании классификации ВОЗ (молодой, средний и пожилой возраст). В первой группе – пациенты в возрасте от 18 до 44 лет, 99 человек (83,2%). Средний возраст – 29,1 ± 6,9 года. Вторая группа – пациенты в возрасте от 45 до 59 лет, 15 человек (12,6%). Средний возраст – 52,1 ± 3,7 года. В третьей группе – пациенты в возрасте от 60 до 74 лет, 5 человек (4,2%). Средний возраст пациентов – 68 ± 5 лет.
Для определения истинно положительных результатов (ИПР) исследования требовалось подтвердить ультразвуковое заключение патологии грудной железы тканевым исследованием биоптата ткани (21 человек). Для выявления истинно отрицательных результатов (ИОР) сравнивались пациенты из контрольной группы, в которую вошли мужчины без патологических изменений грудной железы при УЗ-диагностике.
Для определения эффективности ультразвукового исследования были выбраны статистические параметры: чувствительность (доля истинно положительных результатов, которые были правильно идентифицированы с помощью УЗИ), специфичность (доля истинно отрицательных результатов, которые были правильно идентифицированы с помощью УЗИ), точность (доля ИПР и ИОР в исследуемой группе).
Результаты исследования
Из 112 случаев гинекомастии в 97 выявлена истинная гинекомастия.
При детальном анализе I возрастной группы обнаружено, что большая часть случаев истинной гинекомастии приходится на 18–36 лет, с пиками в 24–26 и 30–32 года. Частота встречаемости истинной гинекомастии составила 89,4% в возрастной группе от 18 до 44 лет, при этом 86,6% всех пациентов, обратившихся с жалобами, составлял именно группу молодого возраста (рис.).
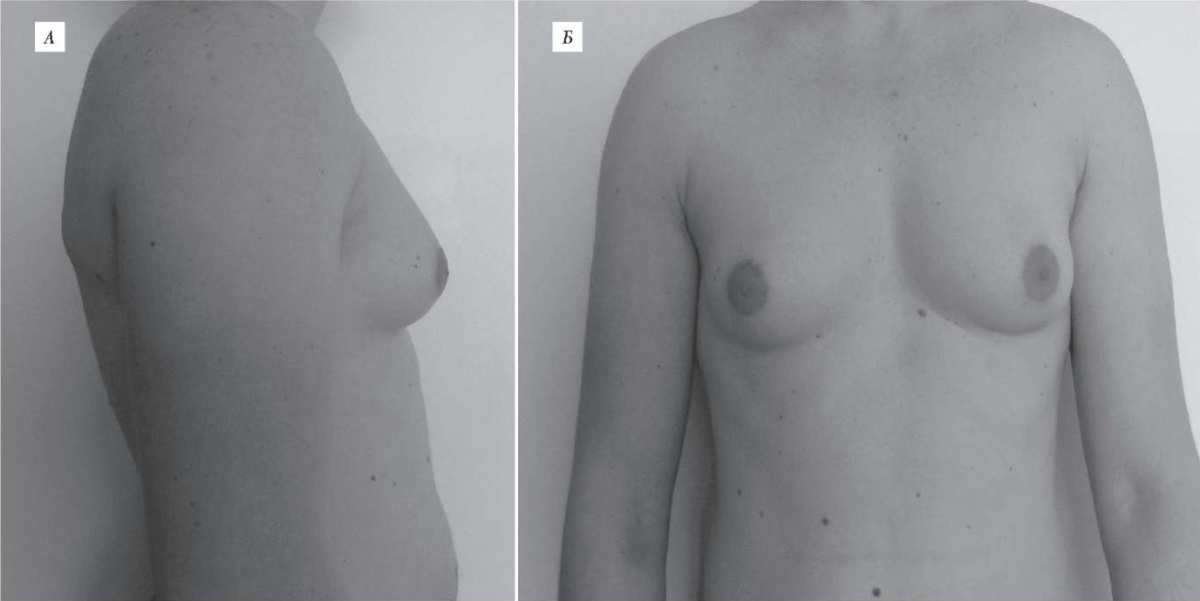
Рис. Пациент М., 25 лет. Истинная двусторонняя гинекомастия, гистологически – цветущая стадия (А – вид сбоку, Б – вид спереди).
В нашем исследовании ложная гинекомастия всегда определялась как двустороннее состояние, тогда как среди пациентов с выявленными признаками истинной гинекомастии в 33% случаев патология выявлена только с одной стороны. В возрастной группе 18–44 года средний диаметр железистой ткани составил 4,8 ± 2 см, а толщина железистой ткани – 0,8 ± 0,4 см, в средней возрастной группе (45–59 лет) – диаметр 5,4 ± 1,5 см, толщина 1,1 ± 0,3 см, и в возрастной группе от 60 до 74 лет – 6 ± 1,4 см и 1,2 ± 0,25 см соответственно.
Средний диаметр железистого диска у мужчин молодого возраста является наименьшим, а в III возрастной группе – наибольшим. Различия между показателями разных групп статистически незначимы (p > 0,05, p = 0,5), однако толщина железистого слоя статистически значимо различается и увеличивается с возрастом (р ≤ 0,05).
Основным и единственным симптомом ложной гинекомастии являлось увеличение грудных желез, тогда как при истинной гинекомастии 22 пациента отметили боль и/или наличие дискомфорта в области грудных желез, 37 отметили увеличение размеров, а 38 обратились с жалобами на сочетании двух групп симптомов.
21 пациенту из исследованной группы по клиническим показаниям была выполнена подкожная гинекомастия с двух сторон, при анализе гистологических типов гинекомастии 85,7% случаев преобладала фиброзная стадия гинекомастии – n = 18 (85,7%), на промежуточную приходится n = 2 (9,5%), и цветущую – n = 1 (4,8%). При определении диагностической эффективности ультразвукового исследования в диагностике доброкачественных образований грудных желез у мужчин были проанализированы параметры: специфичность, точность и чувствительность, которые соответственно равны 100, 96,30 и 95,45%, при этом продемонстрировано отсутствие ложноположительных результатов.
Обсуждение полученных результатов
Истинная гинекомастия является наиболее частой причиной обращения мужчин с патологией грудных желез, наиболее частым симптомом у мужчин является увеличение размеров грудной железы (38,1%), ультразвуковые размеры диаметра железистого диска и его толщины коррелируют в прямо пропорциональной зависимости с возрастом пациента (чем старше пациент, тем больше УЗ-размеры).
Обращает на себя внимание низкий уровень ложной гинекомастии в старшей возрастной группе, что, вероятно, связано с низким уровнем обращаемости, поскольку единственным симптомом ложной гинекомастии является косметический дефект, тогда как при истинной гинекомастии косметический дефект является лишь одним из симптомов.
Для удобства динамического наблюдения, а также при планировании хирургического лечения мы оцениваем два числовых показателя: диаметр железистого слоя и его толщину. Толщина железистого диска была достоверно различной и увеличивалась с возрастом. Таким образом, этот показатель может быть важным для динамического наблюдения за этими пациентами, поскольку увеличение толщины очевидно коррелирует с длительностью заболевания.
У всех пациентов, которые имели ультразвуковое заключение гинекомастии, при морфологическом исследовании также был выставлен диагноз гинекомастия.
Гистологически фиброзная стадия гинекомастии встречается наиболее часто во всех группах пациентов, характеризуется появлением в молочной железе зрелой соединительной ткани, а также отложением жировой ткани вокруг железы. Обратному развитию молочная железа при такой стадии не подвергается и консервативное лечение неэффективно.
Заключение
УЗИ является достоверным и эффективным методом диагностики доброкачественных заболеваний грудных желез у мужчин (специфичность 100%, точность 96,30%, чувствительность 95,45%).
Ультразвуковое исследование является доступным, неинвазивным, безопасным методом диагностики и может быть рекомендовано всем пациентам, обратившимся по поводу патологии грудных желез, как основной инструментальный метод подтверждения диагноза.
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Источники финансирования: авторы заявляют о финансировании проведенного исследования из собственных средств.
Участие авторов:
Концепция и дизайн исследования – АВГ, ЭНГ, НАЧ
Сбор и обработка материала – АВГ, ЭНГ, НАЧ
Статистическая обработка – ЭНГ
Написание текста – АВГ, ЭНГ
Редактирование – АВГ
Список литературы
1. Cuhaci N, Polat SB, Evranos B, Ersoy R, Cakir B. Gynecomastia: clinical evaluation and management. Indian J Endocrinol Metab. 2014;18(2):150–8. doi: 10.4103/2230-8210.129104
2. Niewoehner CB, Schorer AE. Gynaecomastia and breast cancer in men. BMJ. 2008;336(7646):709–13. doi: 10.1136/bmj.39511.493391.BE
3. Mieritz MG, Rakêt LL, Hagen CP, Nielsen JE, Talman ML, Petersen JH, Sommer SH, Main KM, Jørgensen N, Juul A. A Longitudinal study of growth, sex steroids, and IGF-1 in boys with physiological gynecomastia. J Clin Endocrinol Metab. 2015;100(10):3752–9. doi: 10.1210/jc.2015-2836
4. Yitta S, Singer CI, Toth HB, Mercado CL. Image presentation. Sonographic appearances of benign and malignant male breast disease with mammographic and pathologic correlation. J Ultrasound Med. 2010;29(6):931–47. doi: 10.7863/jum.2010.29.6.931
5. Bankman I. (ed.). Handbook of medical image processing and analysis. Elsevier, 2008. doi: 10.1016/B978-0-12-373904-9.X0001-4
6. Fricke A, Lehner GM, Stark GB, Penna V. Gynecomastia: histological appearance in different age groups. J Plast Surg Hand Surg. 2018;52(3):166–71. doi: 10.1080/2000656X.2017.1372291
7. Kim SH, Kim YS. Ultrasonographic and mammographic findings of male breast disease. J Ultrasound Med. 2019;38(1):243–52. doi: 10.1002/jum.14665
8. Яшина Ю.Н., Роживанов Р.В., Курбатов Д.Г. Современные представления об эпидемиологии, этиологии и патогенезе гинекомастии. Андрология и генитальная хирургия. 2014;15(3):8–15. doi: 10.17650/2070-9781-2014-3-8-15
9. Chen PH, Slanetz PJ. Incremental clinical value of ultrasound in men with mammographically confirmed gynecomastia. Eur J Radiol. 2014;83(1):123–9. doi: 10.1016/j.ejrad.2013.09.021
10. Sansone A, Romanelli F, Sansone M, Lenzi A, Di Luigi L. Gynecomastia and hormones. Endocrine. 2017;55(1):37–44. doi: 10.1007/s12020-016-0975-9
11. Mathews NM. Prohibited contaminants in dietary supplements. Sports Health. 2018;10(1):19–30. doi: 10.1177/1941738117727736
12. Chen PH, Slanetz PJ. Incremental clinical value of ultrasound in men with mammographically confirmed gynecomastia. Eur J Radiol. 2014;83(1):123–9. doi: 10.1016/j.ejrad.2013.09.021
13. Chau A, Jafarian N, Rosa M. Male Breast: Clinical and Imaging Evaluations of Benign and Malignant Entities with Histologic Correlation. Am J Med. 2016;129(8):776–91. doi: 10.1016/j.amjmed.2016.01.009
Об авторах
А. В. ГончаровРоссия
Гончаров Андрей Владимирович – ассистент Департамента медицинской биохимии и биофизики
690035, г. Владивосток, ул. Калинина, 17в
Э. Н. Гаврилов
Россия
Владивосток
Н. А. Чернинькая
Россия
Владивосток
Рецензия
Для цитирования:
Гончаров А.В., Гаврилов Э.Н., Чернинькая Н.А. Ультразвуковое исследование в диагностике гинекомастии: опыт клинической практики. Тихоокеанский медицинский журнал. 2024;(3):75-78. https://doi.org/10.34215/1609-1175-2024-3-75-78
For citation:
Goncharov A.V., Gavrilov E.N., Cherninkaya N.A. Ultrasonography in gynecomastia diagnosis: Clinical experience. Pacific Medical Journal. 2024;(3):75-78. (In Russ.) https://doi.org/10.34215/1609-1175-2024-3-75-78





































