Перейти к:
Видеолапароскопическая эзофагокардиогастропластика в лечении ахалазии кардии
https://doi.org/10.34215/1609-1175-2023-2-69-72
Аннотация
Представлено клиническое наблюдение успешного лечения ахалазии кардии 4-й степени с помощью видеолапароскопической эзофагокардиомиотомии с эзофагокардиогастропластикой по Т.А. Суворовой. Особенность операции заключается в том, что к краям образовавшегося дефекта в мышечном слое пищевода и кардии подшивают переднюю стенку желудка в виде треугольной складки. В ранний и отдаленный послеоперационный период осложнений не отмечено, дисфагия и регургитация отсутствовали. При контрастной рентгеноскопии пищевода и эзофагоскопии через один год обнаружено сокращение пищевода в длину и ширину, свободное поступление контраста в желудок, отсутствие рефлюкс-эзофагита, пищевод на всем протяжении свободно проходим для эндоскопа.
Ключевые слова
Для цитирования:
Олифирова О.С., Брегадзе Е.Ю., Трынов Н.Н., Козка А.А., Кривошлык Л.С. Видеолапароскопическая эзофагокардиогастропластика в лечении ахалазии кардии. Тихоокеанский медицинский журнал. 2023;(2):69-72. https://doi.org/10.34215/1609-1175-2023-2-69-72
For citation:
Olifirova O.S., Bregadze E.Yu., Trynov N.N., Kozka A.A., Krivoshlyk L.S. Video laparoscopic esophagocardiogastroplasty in cardiac achalasia. Pacific Medical Journal. 2023;(2):69-72. (In Russ.) https://doi.org/10.34215/1609-1175-2023-2-69-72
Ахалазия кардии (АК) – идиопатическое нервно-мышечное заболевание, проявляющееся функциональным нарушением проходимости кардии вследствие дискоординации между глотком, рефлекторным раскрытием нижнего пищеводного сфинктера и двигательной и тонической активностью гладкой мускулатуры пищевода [1]. АК, по данным разных авторов, составляет от 3 до 20% заболеваний пищевода [2]. В настоящее время общепринята Чикагская классификация АК [3]. В России часто применяется классификация, разработанная Б.В. Петровским (1962 г.), основанная на данных рентгенологического и эндоскопического исследований [4]:
I стадия – функциональный непостоянный спазм кардиального сфинктера, расширения пищевода не наблюдается;
II стадия – стабильный спазм кардии с нерезким расширением пищевода до 4–5 см;
III стадия – рубцовые изменения мышечных слоев кардии с выраженным супрастенотическим расширением пищевода до 6–8 см, задержка в нем жидкости и пищи, отсутствие пропульсивной моторики;
IV стадия – резко выраженный стеноз кардии с выраженной дилатацией пищевода, часто S-образной формы, эзофагитом, периэзофагитом, фиброзным медиастинитом.
Существующие методы лечения АК направлены на расширение кардии или снижение ее тонуса. В основе признанных оперативных методов лечения АК, является продольная кардиомиотомия, предложенная Э. Геллером более 100 лет назад, которую сочетают с антирефлюксными операциями преимущественно по J. Dor, A. Toupet, R. Nissen [5]. Однако дискуссионными являются вопросы доступа, протяженности и зоны выполнения миотомии, методики закрытия мышечного дефекта в области кардии, создания антирефлюксного механизма.
В последние годы хирурги предпочитают выполнение мини-инвазивных операций – видеолапароскопической кардиомиотомии по Геллеру чаще с фундопликацией по J. Dor [6][7][8]. Одним из способов закрытия мышечного дефекта в области пищевода и кардии является эзофагокардиогастропластика через торакальный доступ, предложенная Т.А. Суворовой в 1957 году. Суть операции состоит в том, что дефект в мышечном слое пищевода и кардии, полученный в результате кардиомиотомии, закрывают передней стенкой желудка, которую подшивают к его краям в виде треугольной складки [9]. Стенка желудка надежно закрывает обширный дефект, минимизирует развитие инфекционных осложнений, образования дивертикулов в зоне вмешательства, а также рестенозов. Пластика стенкой желудка ведет к смещению дистальной части пищевода под диафрагму, что позволяет сделать угол Гиса более острым и тем самым уменьшить возможность рефлюкс-эзофагита в послеоперационном периоде [9]. Этому способствует и минимальная травматизация диафрагмы и связочного аппарата в области кардии.
Модификация операции Т.А. Суворовой с доступом через брюшную полость применяется при ахалазиях, локализованных в нижней трети и абдоминальном отделе пищевода при достаточной длине и мобильности пищевода.
В хирургическом отделении Амурской областной клинической больницы модификация операции Т.А. Суворовой через срединный лапаротомный доступ успешно применяется с 70-х годов XX века, а в течение последних трех лет – с использованием видеолапароскопии. Примером является следующее клиническое наблюдение.
Пациентка А., 42 года. Поступила в хирургическое отделение Амурской областной клинической больницы (г. Благовещенск) с жалобами на затруднение прохождения твердой и жидкой пищи по пищеводу, рвоту съеденной пищей, потерю массы тела до 12 кг. Из анамнеза заболевания известно, что болеет в течение 5 лет. Начало заболевания связывает с перенесенным стрессом. При поступлении состояние пациентки удовлетворительное. Кожные покровы, видимые слизистые обычной окраски, чистые. Температура тела 36,6 °С. В легких дыхание везикулярное, хрипов нет. Тоны сердца приглушены, ритмичные. Пульс 86 ударов в минуту, артериальное давление 120/70 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Физиологические отправления в норме. В клиническом анализе крови (лейкоциты – 10,0 × 109 г/л, Hb 120 г/л, эритроциты 3,8 × 1012 г/л ), биохимический анализ крови (общий белок 60,1 г/л, общий билирубин 12,9 ммоль/л, глюкоза 4,0 ммоль/л) без патологических изменений. Показатели коагулограммы в пределах нормы. ЭКГ: синусовый ритм с ЧСС 78 в минуту; обменные изменения в миокарде.
Рентгеноскопия пищевода: пищевод значительно расширен до 8 см, S-образной формы, конусовидно сужен в нижнем пищеводном сфинктере, замедление эвакуации контрастного вещества в желудок (рис. 1).
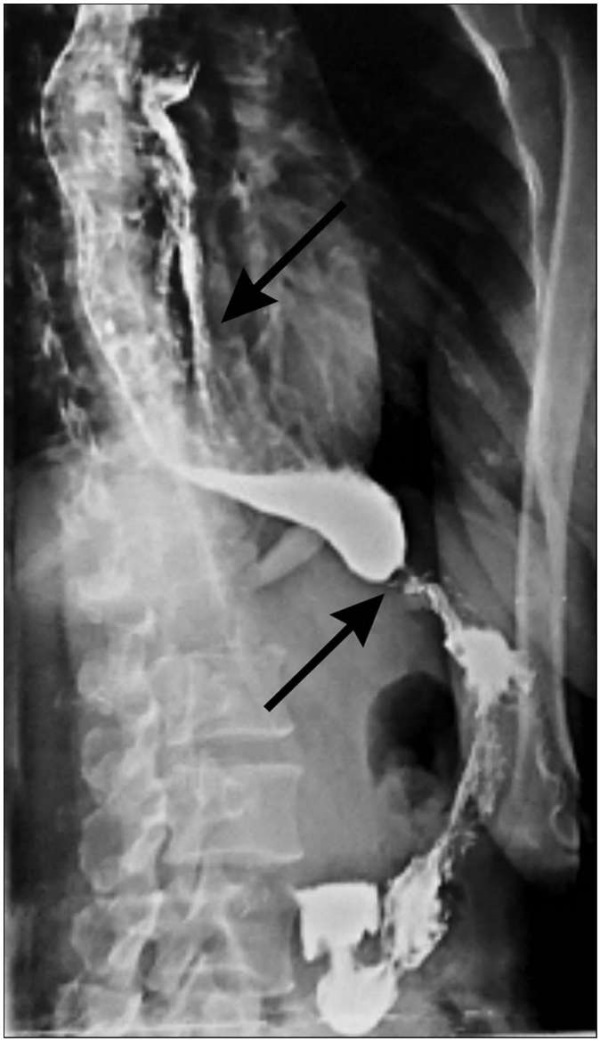
Рис. 1. Рентгеноскопия пищевода до операции.
Эзофагоскопия: слизистая изменена за счет многочисленных эрозий. Имеется циркулярное сужение пищевода в нижней трети, непроходимое для эндоскопа диаметром 9 мм.
Установлен диагноз: Ахалазия кардии IV стадии (по Б.В. Петровскому). IV стадия АК является показанием к оперативному лечению.
Проведена операция: видеолапароскопическая эзофагокардиомиотомия с эзофагокардиогастропластикой по Т.А. Суворовой (модификация). Через проколы передней брюшной стенки в параумбиликальной и эпигастральной областях, в правом и левом подреберьях и левом мезогастрии установлены лапаропорты. В брюшную полость введены лапароскоп и манипуляторы. Париетальная брюшина, сальник, печень, передняя стенка желудка, тонкая и толстая кишка, желчный пузырь не изменены. Частично мобилизована нижняя треть и абдоминальный отдел пищевода, дно желудка. Пищевод в нижней трети расширен до 8 см, в кардиальном отделе сужен до 1 см. Выполнена передняя эзофагокардиомиотомия на протяжении 6 см (рис. 3), в результате которой образовался дефект мышечного слоя размерами 7 × 1,5 см без повреждения подслизистого и слизистого слоев (рис. 2).
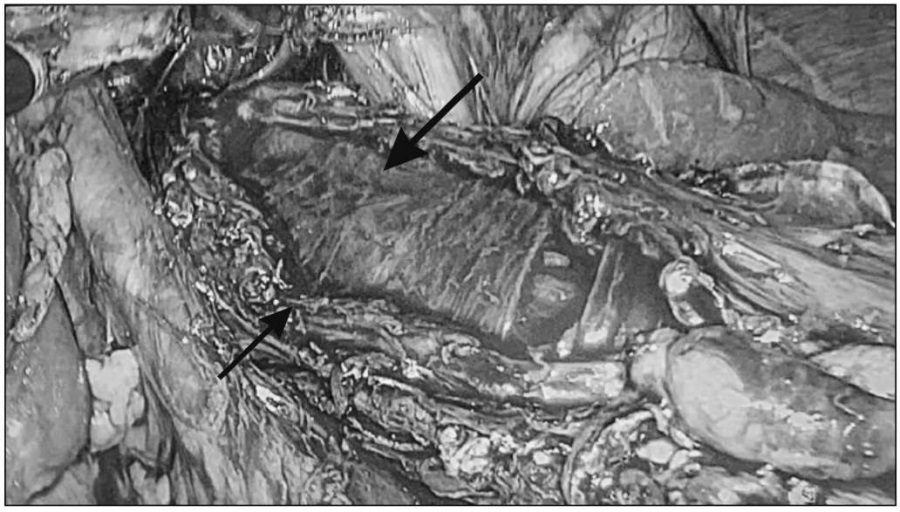
Рис. 2. Дефект мышечного слоя пищевода (стрелки) после эзофагокардиомиотомии.
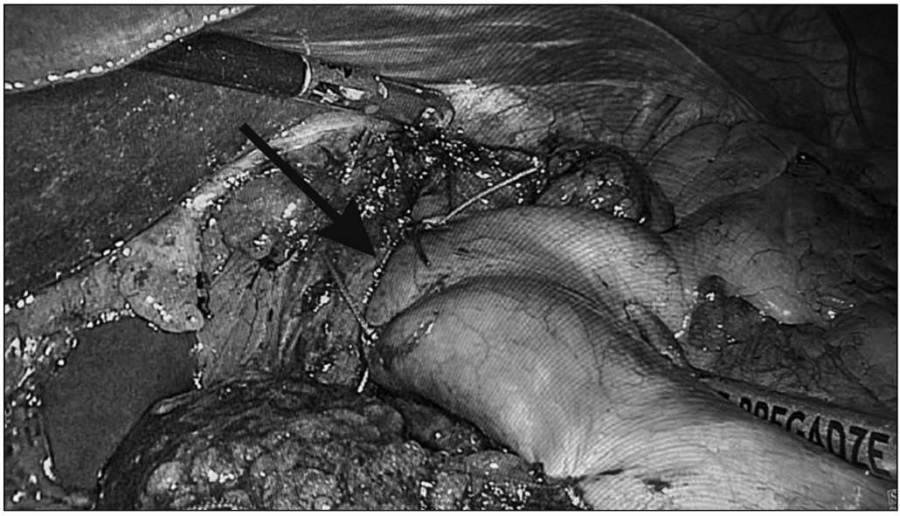
Рис. 3. Окончательный вид эзофагокардиогастропластики (стрелка).
Дно желудка в виде треугольной складки подтянуто и фиксировано к краям рассеченного мышечного слоя пищевода отдельными узловыми швами (рис. 3).
Пищевод для зонда диаметром 2 см свободно проходим. Левое поддиафрагмальное пространство дренировано трубкой диаметром 0,5 см через левое подреберье.
Послеоперационный период протекал гладко. На вторые сутки после операции прохождение жидкой пищи по пищеводу свободное, безболезненное; регургитации съеденной пищей нет. Пациентка в удовлетворительном состоянии на пятые сутки после операции выписана на амбулаторное лечение. При контрольном рентгеноконтрастном исследовании через год установлено, что пищевод сократился в длину и ширину, поступление контраста в желудок без задержки. При эндоскопии: явлений рефлюкс-эзофагита нет, пищевод на всем протяжении свободно проходим для эндоскопа.
Заключение
Данный клинический случай показывает, что среди различных методов оперативного лечения АК, основанных на операции Геллера, успешно зарекомендовала себя малоинвазивная хирургическая операция – видеолапароскопическая эзофагокардиомиотомия с эзофагокардиогастропластикой по Т.А. Суворовой (модификация) в клинике, обладающей длительным опытом ее применения. Использование этого варианта хирургического лечения целесообразно при локализации ахалазии в нижней трети и абдоминальном отделе пищевода при достаточной длине и мобильности пищевода. Видеолапароскопическая эзофагокардиомиотомия с эзофагокардиогастропластикой по Т.А. Суворовой сокращает срок реабилитации пациентов с АК, минимизирует риск развития послеоперационных осложнений и может рассматриваться в качестве альтернативного метода хирургической коррекции при АК.
Конфликт интересов: авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Источник финансирования: авторы заявляют о финансировании проведенного исследования из собственных средств.
Участие авторов:
Концепция и дизайн исследования – ООС, БЕЮ
Сбор и обработка материала – ТНН, КАА, КЛС
Написание текста – КЛС, КАА
Редактирование – ООС, БЕЮ
Список литературы
1. Ивашкин В.Т., Трухманов А.С., Годжелло Э.А., Ма ев И.В., Евсютина Ю.В., Лапина Т.Л., Сторонова О.А. Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению ахалазии кардии и кардиоспазма. Росcийский журнал гастроэнтерологии, гепатологии, колопроктологии. 2016;26(4):36–54.
2. Гасанов А.М., Алиев Н.А., Даниелян Ш.Н. Ахалазия кардии. Хирургия. Журнал им. Н.И. Пирогова. 2019;2:72–7. doi:10.17116/hirurgia201902172
3. Бурмистров М.В., Сигал Е.И., Шарапов Т.Л., Иванов А.И., Бакиров М.Р. Отдаленные результаты эндохирургического лечения ахалазии кардии. Эндоскопическая хирургия 2016;22(5):3–6. doi: 10.17116/endoskop20162253-5
4. Анипченко А.Н., Аллахвердян А.С. Диагностика и лечение ахалазии кардии: клиническая лекция. Московский хирургический журнал. 2018;62(4):5–13. doi: 10.17238/issn2072-3180.2018.4.5-13
5. Карпущенко Е.Г., Овчинников Д.В. Продольная эзофагокардиомиотомия: 100 лет в клинической практике. Вестник Российской военно-медицинской академии. 2014;46(2):237–41. doi: 10.17816/brmma.2479
6. Ганков В.А., Цеймах Е.А., Багдасарян Г.И., Андреасян А.Р., Масликова С.А. Отдаленные результаты после видеоэндоскопической кардиомиотомии по Геллеру с фундопликацией по Дор у пациентов со 2–4 стадиями ахалазии кардии. Хирургическая практика. 2021;3:40–9. doi:10.38181/2223-2427-2021-3-40-49
7. Scott PD, Harold KL,Heniford RBT, Jaroszewski DE. Results of laparoscopic Heller myotomy for extreme megaesophagus: an alternative to esophagectomy. Surg Laparosc Endosc Percutan Tech. 2009;19(3):198–200. doi:10.1111/j.1445-2197.2006.03784
8. Del Grande LM, Herbella FAM, Patti MG, Schlottmann F. One size fits all: laparoscopic Heller’s myotomy for the treatment of achalasia irrespective of the degree of dilatation. Mini-invasive Surg. 2017;1:121–5. doi: 10.20517/2574-1225.2017.23
9. Василенко В.Х., Суворова Т.А., Гребенев А.Л. Ахалазия кардии. М: Медицина, 1976.
Об авторах
О. С. ОлифироваРоссия
Олифирова Ольга Степановна – доктор медицинских наук, доцент, заведующая кафедрой хирургических болезней.
675001, Благовещенск, ул. Горького, 95
Е. Ю. Брегадзе
Россия
Благовещенск
Н. Н. Трынов
Россия
Благовещенск
А. А. Козка
Россия
Благовещенск
Л. С. Кривошлык
Россия
Благовещенск
Рецензия
Для цитирования:
Олифирова О.С., Брегадзе Е.Ю., Трынов Н.Н., Козка А.А., Кривошлык Л.С. Видеолапароскопическая эзофагокардиогастропластика в лечении ахалазии кардии. Тихоокеанский медицинский журнал. 2023;(2):69-72. https://doi.org/10.34215/1609-1175-2023-2-69-72
For citation:
Olifirova O.S., Bregadze E.Yu., Trynov N.N., Kozka A.A., Krivoshlyk L.S. Video laparoscopic esophagocardiogastroplasty in cardiac achalasia. Pacific Medical Journal. 2023;(2):69-72. (In Russ.) https://doi.org/10.34215/1609-1175-2023-2-69-72





































