Перейти к:
Внедрение клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости в работу КГАУЗ ВКБ № 2
https://doi.org/10.34215/1609-1175-2025-2-92-97
Аннотация
Цель: оценить результаты внедрения алгоритма федеральных клинических рекомендаций «Переломы проксимального отдела бедренной кости» в работу травматологической службы КГАУЗ «Владивостокская клиническая больница № 2». Материалы и методы. С началом исполнения клинических рекомендаций в ВКБ № 2 был создан локальный алгоритм обследования и лечения пациентов с переломами проксимального отдела бедренной кости. За период 2023–2024 гг. на базе ВКБ № 2 проходили лечение 1345 человек с ППОБК, что составило 12,9% от общего количества пролеченных пациентов. Совокупность наблюдений была разделена по МКБ-10 на подгруппы: перелом шейки бедренной кости (S72.0), чрезвертельный (межвертельный) перелом (S72.1), подвертельный перелом (S72.2). Результаты. К концу 2024 года удалось повысить общее количество оперированных пациентов до 94,5%. Смертность в группе оперированных пациентов снизилась с 2,45% в 2023 г. до 2,2% в 2024 г. Внутрибольничная смертность в группе неоперированных пациентов достигла 17,9%. Количество оперированных пациентов в первые 48 часов удалось повысить с 32,2% в конце 2023 г. до 64,2% к концу 2024 г. Заключение. Представленная в исследовании характеристика внедрения клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости в условиях ВКБ № 2 позволяет акцентировать внимание на выявленных проблемах и использовать этот опыт в других стационарах
Ключевые слова
Для цитирования:
Костив Р.Е., Костив Е.П., Швед К.Е., Монастырская Е.Г., Костива Е.Е., Верещак Н.А., Продан А.П. Внедрение клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости в работу КГАУЗ ВКБ № 2. Тихоокеанский медицинский журнал. 2025;(2):92-97. https://doi.org/10.34215/1609-1175-2025-2-92-97
For citation:
Kostiv R.E., Kostiv E.P., Shved K.E., Monastyrskaya E.G., Kostiva E.E., Vereshchak N.A., Prodan A.P. Implementation of clinical guidelines for the treatment of patients with proximal femoral fractures at Vladivostok City Hospital No. 2. Pacific Medical Journal. 2025;(2):92-97. (In Russ.) https://doi.org/10.34215/1609-1175-2025-2-92-97
Неуклонный рост частоты переломов проксимального отдела бедренной кости обусловлен увеличением продолжительности жизни и старением населения планеты. В России в зоне риска получения подобных переломов находятся свыше 150 мужчин и 300 женщин на 100 тыс. возрастного населения [1]. Затраты на лечение этих переломов имеют тенденцию к увеличению, поскольку общее количество переломов возрастает на 3–5% ежегодно [2]. К этому предрасполагают анатомические особенности скелета нижних конечностей и остеопороз, присущий возрастным пациентам. Наличие остеопороза у данной группы пациентов обуславливает большую частоту осложнений при хирургическом лечении: несращение отломков, асептический некроз головки бедренной кости, формирование ложных суставов, нестабильность компонентов эндопротеза [3][4].
Основная задача раннего хирургического лечения пациентов данной группы – снизить осложнения и летальность за счет повышения хирургической активности в первые двое суток.
Как известно, с 1 января 2025 года завершился поэтапный переход медицинских организаций на оказание медицинской помощи на основании клинических рекомендаций. Это означает, что все медицинские учреждения, и в частности врачи, обязаны руководствоваться утвержденными клиническими рекомендациями при составлении тактики лечения в своей работе. Особенно остро проблема перехода на клинические рекомендации стоит перед городскими больницами с низким уровнем финансирования, кадровым дефицитом и множеством других причин. Для травматологической службы особую заинтересованность представляют клинические рекомендации по лечению пациентов с переломами проксимального отдела бедренной кости. Проблема лечения пациентов с этими переломами входит в национальный проект «Старшее поколение», цель которого состоит в улучшении демографической ситуации в нашей стране, в рамках которого разработаны методические рекомендации «Комплекс мер, направленный на профилактику падений и переломов у лиц пожилого и старческого возраста» [5].
Основная задача медицинской организации, осуществляющей травматологическую помощь этой группе пациентов, заключается в обеспечении экстренной диагностики и проведении неотложного хирургического лечения практически каждому пациенту. Противопоказания к оперативному лечению сведены к минимуму, сроки проведения хирургического вмешательства, остеосинтеза или эндопротезирования не должны превышать 48 часов с момента поступления пациента в стационар. Именно это становится главной проблемой для травматологических отделений городских больниц.
Цель настоящей работы состояла в оценке результатов внедрения алгоритма федеральных клинических рекомендаций «Переломы проксимального отдела бедренной кости» [6] в работу травматологической службы КГАУЗ «Владивостокская клиническая больница № 2».
Материалы и методы
Травматологическая служба КГАУЗ «Владивостокская клиническая больница № 2» представлена тремя травматологическими отделениями с коечным фондом 177 коек. Помощь в них оказывается взрослому населению Владивостокского городского округа, общая численность которого составляет около 620 тыс. человек. Лечение пациентов с переломами проксимального отдела бедра на территории Приморского края регулируется Приказом Министерства здравоохранения Приморского края «Об организации медицинской помощи жителям Приморского края с переломами проксимального отдела бедренной кости» [7]. Согласно этому приказу в КГАУЗ ВКБ № 2 переводят пациентов с данной травмой еще с нескольких прикрепленных районов края (Арсеньевский, Хасанский, Кавалеровский, Чугуевский, Дальнегорский, Анучинский, Пластунский районы) общей численностью населения около 400 тыс. человек. Травматологическая помощь оказывается круглосуточно, 365 дней в году.
Отсутствие до недавнего времени в КГАУЗ «ВКБ № 2» общепринятого алгоритма оказания медицинской помощи пациентам старшей возрастной группы с повреждением проксимального отдела бедренной кости зачастую приводило к необоснованному отказу от оперативного лечения, задержке проведения последнего. С началом исполнения клинических рекомендаций в ВКБ № 2 был создан локальный «алгоритм обследования и лечения пациентов с переломами проксимального отдела бедренной кости». Согласно этому алгоритму при поступлении пациента в стационар в приемном отделении производится весь комплекс необходимого обследования: измерение температуры тела, измерение АД, ЧСС, клинический, биохимический анализ крови, общий анализ мочи, коагулограмма, ЭКГ. Дежурным травматологом проводится оценка соматического статуса; оценка интенсивности болевого синдрома с использованием визуально-аналоговой шкалы боли; рентгенологическое исследование грудной клетки, таза обзорное, бедренной кости на стороне травмы, при необходимости – КТ, ультразвуковое исследование сосудов нижней конечности, оценка риска тромбоза вен и риска ТЭЛА. Таким образом, пациент готов к проведению операции на утро следующего дня.
Для того чтобы исключить задержки для проведения операций, в операционном блоке выделена операционная только для этой группы пациентов. Она оснащена необходимым рентгенологическим оборудованием (ЭОП), бригадой анестезиологов и операционных медсестер. Каждое утро в операционной готовы стерильные наборы для проведения операций: 4 – для интрамедуллярного остеосинтеза, 2 – для гемиартропластики, 2 – для тотального цементного эндопротезирования, 2 – для бесцементного эндопротезирования, 1 – для остеосинтеза динамическим бедренным винтом. Каждый день в этой операционной может быть выполнено 4 оперативных вмешательства. Показания к операции, выбор способа вмешательства регулировался строго в соответствии клиническими рекомендациями МЗ РФ. В качестве параметра отбора был принят диагноз – перелом в области проксимального отдела бедренной кости. Общая совокупность наблюдений была разделена по принципу анатомического диагноза с учетом кодировок МКБ-10 на подгруппы: перелом шейки бедренной кости (S72.0), чрезвертельный (межвертельный) перелом (S72.1), подвертельный перелом (S72.2).
Результаты исследования
С 2023 по 2024 г. в отделениях травматологии КГАУЗ «ВКБ № 2» проходили лечение 1345 человек с ППОБК, что составило 12,9% от общего количества пролеченных пациентов. Период внедрения данного алгоритма в работу сопровождался с различными организационными трудностями, что не сразу позволило добиться слаженной работы всех звеньев системы. Не всегда оперативное вмешательство проводилось в срок от 4 до 48 часов с момента поступления. Выбор хирургической тактики строго регламентирован клиническими рекомендациями в зависимости от возраста пациента и характера повреждения.
В таблице 1 представлены результаты работы всех травматологических отделений ВКБ № 2 за 2023 год.
Подавляющее большинство пациентов из Вла-дивостока поступили в первые сутки после получения травмы. Пациенты, переведенные из больниц отдаленных районов Приморского края, поступали с различной давностью травмы, от 3–4 суток до 1 месяца. В первый год внедрения данного алгоритма «отказы» в операции зафиксированы почти у каждого четвертого пациента (23,3%). Наиболее частой причиной отказов являлись различные хронические заболевания сердечно-сосудистой системы (36,0%) и сочетание заболеваний сердечно-сосудистой системы с другими хроническими заболеваниями (58,4%), которые суммарно составили 94,4%. Прооперировать в первые 48 часов с момента поступления удалось только 32,2% пациентов. Основная причина заключалась в первоначальной ригидности организованной системы, отсутствии на первом этапе должного количества инструментария, в неработающей операционной в выходные и праздничные дни.
Внутрибольничная смертность в группе оперированных пациентов была значительно ниже среднестатистических показателей (2,45%). В группе неоперированных пациентов смертность составила 9,4%.
Виды оперативных вмешательств распределились следующим образом (табл. 2).
Использование методов остеосинтеза различалось в зависимости от типа перелома. Среди использованных оперативных методик лечения лидирует интрамедуллярный остеосинтез, особенно в группе чрез- и межвертельных переломов. В группе медиальных переломов шейки бедренной кости (S72.0) количество тотального эндопротезирования (42,2%) превышало однополюсное (28,4%). Существенно реже проводился остеосинтез пластинами, конструкцией DHS и винтами.
На второй год внедрения клинических рекомен-даций в КГАУЗ «ВКБ № 2» алгоритм был отработан и количество необоснованных задержек в операциях стало намного меньше.
За 2024 год удалось повысить общее количество оперированных пациентов до 94,5%, что соответствует большинству общемировых показателей. Смертность в группе оперированных пациентов снизилась с 2,45% в 2023 г. до 2,2% в 2024 г. Внутрибольничная смертность в группе неоперированных пациентов достигла 17,9%. Количество оперированных пациентов в первые 48 часов удалось повысить в 2 раза по сравнению с прошлым годом с 32,2 до 64,2%.
Виды оперативных вмешательств распределились следующим образом (табл. 4).
За 2024 год из изменений можно отметить, что применение однополюсного эндопротезирования (40,6%) при медиальных переломах шейки бедренной кости (S72.0) превысило тотальное (29,4%).
В целом одна из основных задач внедрения клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости – провести хирургическое лечение всем пациентам без противопоказаний – можно считать решенной, о чем свидетельствует 94,5% оперированных пациентов в 2024 году. Вторая ключевая задача – провести это лечение в течение первых 48 часов – тоже постепенно решается, количество оперированных больных неуклонно увеличивается (см. рис.).
Следующим шагом в лечении больных с данной патологией являлась ранняя активизация с целью профилактики и нивелирования осложнений, связанных с данной патологией: образование пролежней, тромбоз глубоких вен нижних конечностей, ТЭЛА, обострение сенильных нарушений. С первых дней после проведенного оперативного вмешательства проводится ранняя реабилитация, направленная в первую очередь на восстановление стереотипа двигательного режима пациента, который существовал до получения травмы. Далее пациенты переводятся в специализированные, профильные отделения реабилитации медучреждений г. Владивостока.
Таблица 1
Распределение пациентов по локализации перелома, виду лечения и смертности за 2023 год
Количество пациентов | Оперировано (٪) | Оперировано в течение 48 часов (٪) | Внутрибольничная смертность в группе неоперированных (٪) | Внутрибольничная смертность в группе оперированных (٪) | |
S 72.0 | 309 | 211 (68,3%) | 72 (23,3%) | 4 (4,1%) | 5 (2,3%) |
S 72.1 | 286 | 242 (84,6%) | 118 (41,2%) | 9 (20,4%) | 7 (2,9%) |
S 72.2 | 44 | 37 (84,1%) | 16 (36,3%) | 1 (14,3%) | – |
Всего | 639 | 490 (76,7%) | 206 (32,2%) | 14 (9,4%) | 12 (2,45%) |
Таблица 2
Распределение видов оперативных вмешательств за 2023 год
Количество оперированных пациентов | Тотальное эндопротезирование тазобедренного сустава (٪) | Гемиартропластика (однополюсное эндопротезирование) (٪) | Интрамедуллярный остеосинтез (٪) | Накостный, экстракортикальный остеосинтез (٪) | |
S 72.0 | 211 | 89 (42,2%) | 60 (28,4%) | 20 (9,5%) | 41 (19,4%) |
S 72.1 | 242 | 2 (0,8%) | - | 238 (98,3%) | 2 (0,8%) |
S 72.2 | 37 | - | - | 34 (91,9%) | 3 (8,1%) |
Всего | 490 | 91 (18,6%) | 60 (12,2%) | 292 (59,6%) | 46 (9,4%) |
Таблица 3
Распределение пациентов по локализации перелома, виду лечения и смертности за 2024 год
Количество пациентов | Оперировано (٪) | Оперировано в первые 48 часов (٪) | Внутрибольничная смертность в группе неоперированных (%) | Внутрибольничная смертность в группе оперированных (٪) | |
S 72.0 | 358 | 337 (94,1%) | 200 (55,9%) | 5 (23,8%) | 5 (1,5%) |
S 72.1 | 310 | 293 (94,5%) | 233 (75,2%) | 2 (11,7%) | 9 (3,1%) |
S 72.2 | 38 | 37 (97,3%) | 20 (52,6%) | - | 1 (2,7%) |
Всего | 706 | 667 (94,5%) | 453 (64,2%) | 7 (17,9%) | 15 (2,2%) |
Таблица 4
Распределение видов оперативных вмешательств за 2024 год
Количество оперированных пациентов (٪) | Тотальное эндопротезирование тазобедренного сустава (٪) | Гемиартро- пластика (٪) | Интрамедуллярный остеосинтез (٪) | Накостный, экстракортикальный остеосинтез (٪) | |
S 72.0 | 337 | 99 (29,4%) | 137 (40,6%) | 46 (13,6%) | 49 (14,5%) |
S 72.1 | 293 | 1 (0,3%) | 1 (0,3%) | 290 (99%) | 1 (0,3%) |
S 72.2 | 37 | - | - | 33 (89,2%) | 4 (10,8%) |
Итого | 667 | 100 (15%) | 138 (20,7%) | 369 (55,3%) | 54 (8,1%) |
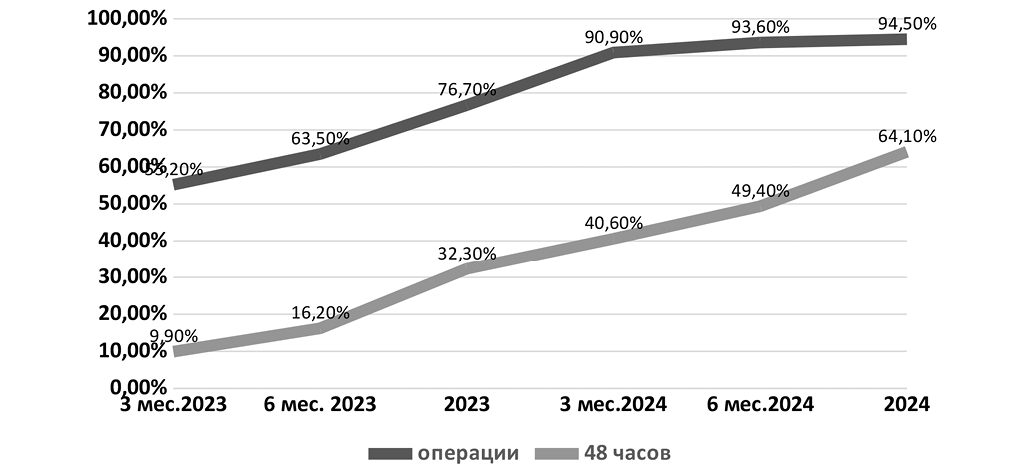
Рис. Число пациентов с переломами проксимального отдела бедра, оперированных в первые 48 часов с момента поступления.
Обсуждение
Высокая частота встречаемости переломов проксимального отдела бедренной кости среди пациентов пожилого и старческого возраста, то есть в наиболее социально незащищенной группе населения, и высокий уровень смертности определяют их высокую социальную значимость. Возможность улучшить результаты лечения этой группы пациентов позволяет следование строгим протоколам лечения, которые периодически будут пересматриваться, обновляться исходя из современных тенденций в медицине. Безусловно, клинические рекомендации Министерства здравоохранения РФ в полной мере позволяют регулировать эти процессы.
Но для большинства медицинских организаций РФ переход на работу по клиническим рекомендациям протекает непросто, поскольку соблюдение достаточно жестких критериев сопряжено со значительными трудностями в их реализации, особенно в удаленных учреждениях здравоохранения. Одним из лидеров внедрения строгих алгоритмов в лечение пациентов с ППОБК является «Клиническая больница скорой медицинской помощи имени Н.В. Соловьева» г. Ярославля, где задолго до разработки клинических рекомендаций стали публиковать результаты лечения до и после внедрения таких алгоритмов. По их данным, начиная с 2010–2011 гг. внутрибольничная смертность в этой группе пациентов составляла 9,97%, а прооперировать в первые 48 часов удавалось только 0,31% пациентов! Но в процессе перехода результаты лечения уже к 2015 г. значительно изменились. Оперативная активность составила 88,52%, в первые сутки были оперированы 33,26%, в течение 48 часов – 55,75%. Летальность в стационаре составила 2,77% [8].
С.С. Родионова и соавт. [9] провели подробный статистический анализ результатов лечения пациентов этой группы с 2019 по 2021 г. в г. Армавире. Получены данные, что достоверно большая выживаемость после хирургического лечения по сравнению с консервативным обуславливалась меньшей летальностью пациентов на интервале до 240 дня с момента травмы. Летальность к этому сроку была 11,7 против 32,7% соответственно. Задержка оперативного вмешательства более 72 часов достоверно увеличивала летальность.
И.И. Шубняков и соавт. [10] опубликовали данные по распространенности переломов ПОБК в Санкт-Петербурге и определению выживаемости пациентов после данной травмы в зависимости от проводимого лечения. Доля пациентов, выписываемых без оказания хирургической помощи, составляет в среднем 20%. Послеоперационная летальность составила 3,5%, госпитальная летальность при консервативном лечении – 9,1% (p = 0,016).
S.A. Loggers и соавт. приводят данные масштабного метаанализа более 4318 исследований [11] исходов и результатов лечения ППОБК у ослабленных пожилых пациентов. Хирургический метод лечения даже у ослабленных пациентов остается преобладающим методом лечения, несмотря на плохой прогноз.
Анализируя сложности перехода на клинические рекомендации для медучреждений регионов РФ, большая группа экспертов различных специальностей в интересах повышения качества оказания специализированной медицинской помощи разработала «Междисциплинарный консенсус по оказанию помощи пожилым пациентам с переломами проксимального отдела бедренной кости на основе ортогериатрического подхода» [12]. Эксперты в области травматологии и ортопедии, анестезиологии и реаниматологии, гериатрии, восстановительной медицины, клинической фармакологии, терапии, ревматологии и эндокринологии на основе имеющихся клинических рекомендаций и приказов Министерства здравоохранения Российской Федерации, данных литературы и общей дискуссии сформулировали основные принципы междисциплинарного ведения людей пожилого и старческого возраста с ППОБК.
Заключение
В настоящее время отсутствует иная, кроме оперативной, перспективная методика лечения пациентов с ППОБК, позволяющая не только сохранить жизнь больного, но и в кратчайшие сроки восстановить опороспособность и функциональность поврежденной конечности. Представленная в исследовании краткая характеристика внедрения клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости в условиях городской больницы позволяет акцентировать внимание на выявленных проблемах, с которыми мы столкнулись в процессе решения данной задачи, и использовать этот опыт в других стационарах.
Список литературы
1. Солод Э.И., Лазарев А.Ф., Загородний Н.В., Костив Е.П., Футрык А.Б., Дендымарченко Р.С., Костив Р.Е. Оперативное лечение пациентов с медиальными переломами шейки бедренной кости. Тихоокеанский медицинский журнал. 2018;1:19–25.
2. Muhm M, Amann M, Hofmann A, Ruffing T. Veränderung der Patientenklientel mit hüftgelenknahen Femurfrakturen in der letzten Dekade: Inzidenz, Alter, Nebenerkrankungen und Liegezeiten
3. Белов М.В., Белова К.Ю., Дегтярев А.А., Ершова О.Б. Опыт оказания медицинской помощи пациентам старших возрастных групп с переломом проксимального отдела бедренной кости в Ярославской области. Российский журнал гериатрической медицины. 2020;(2):154–158.
4. Лесняк О.М., Баранова И.А., Белова К.Ю., Гладкова Е.Н., Евстигнеева Л.П., Ершова О.Б., Каронова Т.Л., Кочиш А.Ю., Никитинская О.А., Скрипникова И.А., Торопцова Н.В., Арамисова Р.М. Остеопороз в Российской Федерации: эпидемиология, медико-социальные и экономические аспекты проблемы (обзор литературы). Травматология и ортопедия России. 2018;24(1):155–168.
5. Ткачева О.Н., Котовская Ю.В., Розанов А.В., Бабенко И.В., Свищева С.П., Аброськина О.В. Комплекс мер, направленный на профилактику падений и переломов у лиц пожилого и старческого возраста. Методические рекомендации. Москва. 2021, 60 с.
6. Клинические рекомендации «Переломы проксимального отдела бедренной кости», 2021. [Clinical guidelines. Proximal femur fractures, 2021 (In Russ.)]. https://cr.minzdrav.gov.ru/preview-cr/729_1 (In Russ.)].
7. Приказ Министерства здравоохранения Приморского края от 29 июня 2021 г. № 18/пр/817 «Об организации оказания медицинской помощи при переломах проксимального отдела бедренной кости взрослому населению Приморского края (с изменениями и дополнениями)».
8. Белов М.В., Белова К.Ю. Современный взгляд на оказание медицинской помощи при переломах проксимального отдела бедра у лиц пожилого и старческого возраста. Российский журнал гериатрической медицины. 2021;2(6):176–185.
9. Родионова С.С., Серополов П.С., Торгашин А.Н. Эффекты предикторов летальности на этапе оказания травматологической помощи при переломах проксимального отдела бедренной кости у лиц 50 лет и старше. Остеопороз и остеопатии. 2024;27(2):4–14.
10. Шубняков И.И., Воронцова Т.Н., Богопольская А.С., Вебер Е.В., Алиев А.Г., Тихилов Р.М. Летальность у пациентов с переломами проксимального отдела бедренной кости при консервативном и оперативном лечении. Хирургия. Журнал им. Н.И. Пирогова. 2022;(4):60–68.
11. Loggers SAI, Van Lieshout EMM, Joosse P, Verhofstad MHJ, Willems HC. Prognosis of nonoperative treatment in elderly patients with a hip fracture: A systematic review and metaanalysis. Injury. 2020 Nov;51(11):2407–2413. doi: 10.1016/j.injury.2020.08.027
12. Лесняк О.М., Кочиш А.Ю., Беленький И.Г., Белов М.В., Белова К.Ю., Божкова С.А., Буйлова Т.В., Загородний Н.В., Марченкова Л.А., Пичугина Г.А., Родионова С.С., Рунихина Н.К., Сафонова Ю.А., Турушева А.В. Междисциплинарный консенсус по оказанию помощи пожилым пациентам с переломами проксимального отдела бедренной кости на основе ортогериатрического подхода. Медицинский альянс, 2025;13(1):31–55.
Об авторах
Р. Е. КостивРоссия
Костив Роман Евгеньевич – д-р мед. наук, заведующий 2-м травматологическим отделением; профессор института хирургии
690105, г. Владивосток, ул. Русская, 57
Е. П. Костив
Россия
К. Е. Швед
Россия
Е. Г. Монастырская
Россия
Е. Е. Костива
Россия
Н. А. Верещак
Россия
А. П. Продан
Россия
Рецензия
Для цитирования:
Костив Р.Е., Костив Е.П., Швед К.Е., Монастырская Е.Г., Костива Е.Е., Верещак Н.А., Продан А.П. Внедрение клинических рекомендаций по лечению пациентов с переломами проксимального отдела бедренной кости в работу КГАУЗ ВКБ № 2. Тихоокеанский медицинский журнал. 2025;(2):92-97. https://doi.org/10.34215/1609-1175-2025-2-92-97
For citation:
Kostiv R.E., Kostiv E.P., Shved K.E., Monastyrskaya E.G., Kostiva E.E., Vereshchak N.A., Prodan A.P. Implementation of clinical guidelines for the treatment of patients with proximal femoral fractures at Vladivostok City Hospital No. 2. Pacific Medical Journal. 2025;(2):92-97. (In Russ.) https://doi.org/10.34215/1609-1175-2025-2-92-97





































